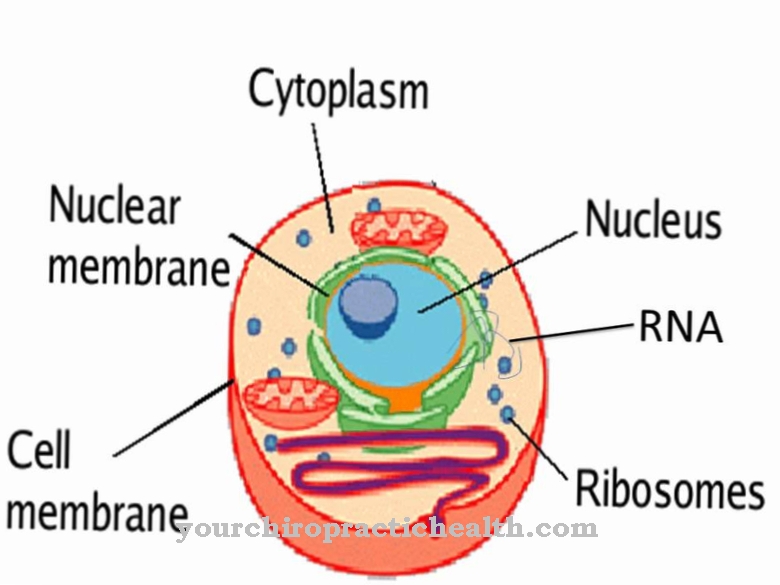
Kā Aknu šūnu karcinoma ir aknu audzēja slimība. Audzējs rodas tieši no aknu šūnām.
Kas ir hepatocelulārā karcinoma?

© Wellnhofer Designs - stock.adobe.com
Medicīnā tā ir Aknu šūnu karcinoma arī kā Aknu šūnu vēzis vai Aknu šūnu karcinomazināms. Tiek domāts ļaundabīgs audzējs aknās. Vairumā gadījumu tas rodas hroniska aknu iekaisuma vai aknu cirozes dēļ. Kaut arī sākumposmā simptomu nav, svara zudums un sāpes vēdera augšdaļā rodas vēlāk.
Aknu šūnu karcinoma biežāk sastopama vīriešiem nekā sievietēm. Vācijā smagā slimība tiek reģistrēta salīdzinoši reti. Turpretī aknu šūnu karcinoma biežāk sastopama Āfrikā un Āzijā. Rietumu rūpnieciski attīstītajās valstīs aknu slimības galvenokārt izraisa stiprs alkohola patēriņš. Turpretī infekcijām ar B un C hepatītu, kā arī pelēm ir ietekme uz aknu vēža attīstību jaunattīstības valstīs.
Izšķir trīs dažādus aknu vēža veidus. Papildus hepatocelulārai karcinomai tās ir holangiocelulāras karcinomas, kas attīstās no žultsvadu šūnām, un angiosarkomas, kas attīstās no aknu asinsvadiem. Ar hepatocelulāru karcinomu, kuras īpatsvars ir aptuveni 80 procenti, ir visizplatītākais aknu vēža variants.
cēloņi
Vēl nav bijis iespējams precīzi noteikt, kas izraisa aknu šūnu karcinomu. Tomēr ir zināmi daži riska faktori, kas var pozitīvi ietekmēt slimību. Tie galvenokārt ietver alkohola lietošanu un aptaukošanos. Pretējā gadījumā ir arī dažādi riska faktori trīs dažādiem aknu vēža veidiem.
Hepatocelulāras karcinomas gadījumā tā galvenokārt ir aknu ciroze, kas pazīstama arī kā aknu saraušanās. Vairumā gadījumu aknu cirozi izraisa hroniskas vīrusu infekcijas, kas ietver B un C hepatītu. Aknu ciroze un hronisks aknu iekaisums parasti ir tādi, ka tie izraisa aknu šūnu nāvi.
Veidojot jaunas aknu šūnas un saistaudus, aknas mēģina kompensēt zaudējumus. Tomēr, ja šūnas tiek sadalītas, pastāv ģenētiskā koda kļūdu risks. Ja slimās aknās palielinās jaunu šūnu veidošanās, tas palielina deģenerācijas risku. Tas noved pie straujākas nekā vidējā augšanas un biežāk slimo aknu šūnu dalīšanās. Tādā veidā galu galā veidojas audzējs.
Pelējuma toksīni ir arī vieni no aknu šūnu karcinomas riska faktoriem. No pelējuma (Aspergillus flavus) rodas ļoti toksiski aflatoksīni ar kancerogēnu iedarbību. Sēne parasti atrodama graudos vai riekstos, kas izauguši sliktos apstākļos un ir pakļauti mitrai uzglabāšanai.
Vairumā gadījumu aknu šūnu karcinoma pelējuma toksīnu dēļ notiek Āfrikā un Āzijā. Iedzimtas dzelzs metabolisma slimības ir vēl viens riska faktors.Šajā procesā dzelzs pārpalikums tiek absorbēts no organisma un nogulsnējas aknās, kas galu galā noved pie tā bojājumiem.
Simptomi, kaites un pazīmes
Hepatocelulāras karcinomas simptomi parādās salīdzinoši vēlu. Parasti tās ir nespecifiskas sūdzības, piemēram, apetītes zudums, slikta dūša un vemšana. Ir arī spiediena sāpes labajā vēdera augšdaļā, kas rodas kapsulas spriedzes dēļ aknās.
Progresējot hepatocelulāro karcinomu, audzēju var izjust arī ar roku labajā augšējā vēdera augšdaļā. Novājināšanās un ascīts ir tipiski simptomi .Citi hepatocelulāras karcinomas simptomi var būt neizskaidrojams svara zudums, vispārējs vājuma sajūta un dzelte.
Diagnoze un slimības gaita
Parasti sūdzības ved pacientu pie ģimenes ārsta vai internista. Ārsts apskata pacienta slimības vēsturi un jautā, vai ģimenei jau ir bijuši hroniska aknu iekaisuma un cirozes gadījumi, vai viņi ir devušies uz ārzemēm uz Āfriku vai Āziju un kāds alkohola daudzums tiek patērēts.
Fiziskā eksāmena laikā ārsts pievērš uzmanību aknu palielinājumam zem labās jostas daļas arkas. Aknu cirozes gadījumā aknu virsma izrādās neregulāra, ko var sajust. Turklāt ārsts ar pirkstiem piesit vēderu, lai noteiktu ūdens aizturi vēderā.
Asins analīze var sniegt papildu informāciju. AFP vērtība asins serumā palielinās 50 procentiem no visiem pacientiem ar hepatocelulāru karcinomu. Svarīgas ir arī tādas attēlveidošanas metodes kā datortomogrāfija (CT) vai magnētiskās rezonanses attēlveidošana (MRT), kas padara audzēju redzamu un norāda uz aknu vēža metastāzēm.
Ir iespējams arī ņemt audu paraugu un pārbaudīt to laboratorijā. Aknu šūnu karcinoma parasti izrādās slikta, jo to bieži atklāj vēlu. Bez ārstēšanas pacients mirst apmēram pēc sešiem mēnešiem.
Komplikācijas
Daudzos gadījumos hepatocelulārā karcinoma tiek diagnosticēta ļoti vēlu, kas nozīmē, ka ārstēšana tiek aizkavēta. Vairumā gadījumu patenti izjūt nelabumu vai vemšanu. Pastāv arī smags apetītes zudums un ne retāk - ievērojams svara zudums. Sāpes rodas arī vēdera augšējā daļā, kas var izraisīt ierobežojumus ikdienas dzīvē.
Turklāt pacientam rodas ievērojama ūdens uzkrāšanās vēderā un vispārēja vājuma sajūta. Turklāt aknu šūnu karcinoma arī izraisa dzelti un ievērojami samazina skartās personas izturību. Parasti aknu šūnu karcinomu var ārstēt tikai ķirurģiski. Vairumā gadījumu nav īpašu komplikāciju.
Tomēr smagos gadījumos pacientiem nepieciešama aknu transplantācija, lai novērstu nāvi. Komplikācijas, kas var rasties, lielā mērā ir atkarīgas no pacienta veselības stāvokļa. Aknu šūnu karcinoma var arī ievērojami samazināt skarto cilvēku dzīves ilgumu. Turklāt ķīmijterapija nav bieži nepieciešama, un tā joprojām var izraisīt dažādas blakusparādības.
Kad jāiet pie ārsta?
Nespecifiskas sūdzības, piemēram, slikta apetīte un slikta dūša, var norādīt uz aknu šūnu karcinomu. Tāpēc skartajai personai simptomi ātri jānoskaidro ārstam, lai nekavējoties varētu sākt atbilstošu ārstēšanu. Ja simptomi pēkšņi pasliktinās, nekavējoties sazinieties ar ārstu. Tas pats attiecas uz citām hepatocelulāras karcinomas blakusparādībām, piemēram, novājināšanu un ascītu. Citas brīdinošās pazīmes, kas jānoskaidro, ir dzelte, vājums un atkārtotas reiboņa lēkmes.
Cilvēkiem, kuri cieš no aknu slimībām, apetītes zuduma un citu neparastu simptomu gadījumā jākonsultējas ar atbildīgo speciālistu. Citām riska grupām, piemēram, B un C hepatīta pacientiem un cilvēkiem ar iedzimtu dzelzs metabolisma slimību, ja ir kādas brīdinājuma pazīmes, nekavējoties jāredz ārsts. Ja vēzis netiek ārstēts, var attīstīties hroniski simptomi. Turklāt neārstēta aknu šūnu karcinoma ievērojami samazina paredzamo dzīves ilgumu. Tāpēc, ja rodas aizdomas, jums jākonsultējas ar savu ģimenes ārstu, hepatologu vai gastroenterologu. Hronisku slimību gadījumā, konsultējoties ar ārstu, ārstēšanā var iesaistīt terapeitu.
Ārstēšana un terapija
Hepatocelulāras karcinomas terapija ir atkarīga no slimības stadijas. Lielāko daļu laika jāveic operācija, lai noņemtu aknu daļas. Dažos gadījumos ir iespējama arī aknu transplantācija, kurā slimās aknas tiek apmainītas pret donora orgānu. Svarīga loma ārstēšanā ir arī pacienta veselības stāvoklim un vecumam.
Aknu vēža audu iznīcināšanu var veikt ar lāzerterapiju vai radiofrekvences terapiju. No otras puses, citostatiskie līdzekļi vāji reaģē uz hepatocelulāru karcinomu. Efektīvs ir tikai tirozīnkināzes inhibitors sorafenibs. Paliatīvā ārstēšanā var veikt audzēja embolizāciju. Var notikt arī vietēja ķīmijterapija ar vielām, kurām ir nekrotizējoša iedarbība.
Perspektīva un prognoze
Hepatocelulāras karcinomas prognoze ir atkarīga no slimības progresēšanas. Jo ātrāk tiek noteikta diagnoze un jo agrāk var sākt ārstēšanu, jo lielākas ir iespējas atvieglot esošos simptomus. Tomēr jāņem vērā, ka aknu šūnu karcinoma bieži tiek novērota jau progresējošā slimības stadijā. Tas apgrūtina ārstēšanas iespējas un var veicināt vēža šūnu izplatīšanos.
Ar jauniešiem, stabilu imūnsistēmu un bez citām slimībām var notikt atveseļošanās. Tomēr bieži rodas komplikācijas un turpmāka metastāžu veidošanās. Tas pasliktina izārstēšanas iespējas un var izraisīt priekšlaicīgu skartās personas nāvi. Tā kā ar šo slimību nav gaidāma spontāna sadzīšana, medicīniskās palīdzības atteikums neizbēgami izraisa skartās personas nāvi. Ja var atrast donora orgānu, prognoze uzlabojas.
Lai gan aknu transplantācijai ir dažādi riski un blakusparādības, tas ir labs veids, kā atgūties. Ja operācija norit bez turpmākiem traucējumiem un organisms labi pieņem donora orgānu, karcinomu var izārstēt. Tomēr skartajai personai visu mūžu ir nepieciešama medicīniskā aprūpe, un viņa fiziskās iespējas ir ierobežotas.
novēršana
Lai novērstu aknu šūnu karcinomu, ir jēga atturēties no alkohola. Turklāt jāizvairās no pelējuma.
Pēcaprūpe
Vairumā gadījumu hepatocelulāras karcinomas uzraudzības pasākumi izrādās grūti reaģējoši vai attiecīgajai personai nav pieejami. Ārstam šī slimība ir jāatzīst un jāārstē ļoti agri, lai skartās personas ikdienas dzīvē vairs nebūtu komplikāciju. Ja hepatocelulārā karcinoma netiek pareizi ārstēta, tas vairumā gadījumu noved pie priekšlaicīgas nāves.
Dažos gadījumos aknu šūnu karcinomas simptomu mazināšanai var izmantot dažādas zāles. Šajā gadījumā attiecīgajai personai vienmēr jāpievērš uzmanība pareizai uzņemšanai un arī pareizai devai. Ja kaut kas nav skaidrs vai ja jums ir kādi jautājumi, vispirms jākonsultējas ar ārstu, vienmēr ievērojot ārsta norādījumus. Tomēr daudzos gadījumos aknu šūnu karcinomu var izārstēt tikai ar pilnīgu aknu transplantāciju.
Pēc šādas procedūras ir nepieciešams stingrs gultas režīms. Attiecīgajai personai nevajadzētu veikt nekādas fiziskas vai stresa darbības, lai nevajadzīgi neapgrūtinātu ķermeni. Draugu un ģimenes palīdzība un atbalsts var ļoti pozitīvi ietekmēt slimības gaitu. Tomēr aknu šūnu karcinoma ievērojami samazina skarto personu dzīves ilgumu.
To var izdarīt pats
Hepatocelulāras karcinomas ārstēšana balstās uz slimības stadiju. Ja audzējs tiek atklāts agrīnā stadijā, viss, kas pacientam jādara, ir ievērot veselīgu un aktīvu dzīvesveidu. Kopā ar zāļu terapiju tas bieži vien ir pietiekams, lai novērstu vēža turpmāku attīstību.
Ķirurģiska iejaukšanās ir nepieciešama lielākiem audzējiem. Pacients var atbalstīt atveseļošanos, atvieglojot to pēc procedūras un ievērojot ārsta norādījumus par diētu un higiēnas pasākumiem. Ārsts jāinformē, ja ir sūdzības vai komplikācijas. Būtu arī jānodrošina, lai brūce labi sadzītu. Tajā pašā laikā ārsts nosūta pacientu uz audzēju slimību konsultāciju centru. Īpaši smagas slimības gadījumā ir jēga runāt ar terapeitu un citiem skartajiem cilvēkiem.
Aknu šūnu karcinomu parasti var labi ārstēt, taču pastāv samērā augsts atkārtošanās risks. Tāpēc uzturs jāsaglabā pat pēc ārstēšanas beigām. Pirmām kārtām ir jāizvairās no tādiem luksusa ēdieniem kā alkohols, nikotīns un kafija. Jāievēro regulāras pārbaudes.


.jpg)

.jpg)


.jpg)



.jpg)

.jpg)
.jpg)