Autoimūnas pūslīšu dermatozes ir autoimmunoloģiskas slimības, kurās paša ķermeņa imūnsistēma atpazīst saites starp ādas slāņiem kā vielas, kuras jāaizsargā. Tādēļ imūnsistēma antivielas izmanto, lai iznīcinātu ādas daļas un tādējādi sāktu pūtītes. Pacientu ar autoimūno dermatožu imūnsistēmu pēc iespējas samazina ar ilgstošu imūnsupresīvu terapiju.
Kas ir autoimūnas pūslīšu dermatozes?

© 7activestudio - stock.adobe.com
Cilvēka imūnsistēma atpazīst patogēnus un citas svešas vielas, kas iekļuvušas organismā. Pēc tam imunoloģiskās šūnas nosūta antivielas uz skarto zonu, lai atdalītu bīstamās vielas. Dažādas slimības var pasliktināt pašas ķermeņa aizsardzības reakciju.
Autoimūnas slimības ir imunoloģiskas darbības traucējumi. Imūnās sistēmas šūnas nepareizi atpazīst paša organisma audus kā svešus un uzbrūk šiem audiem. Principā autoimūnas slimības var ietekmēt visu veidu audus. Piemēram, pastāv dažādas ādas audu autoimūno slimību apakškategorijas.
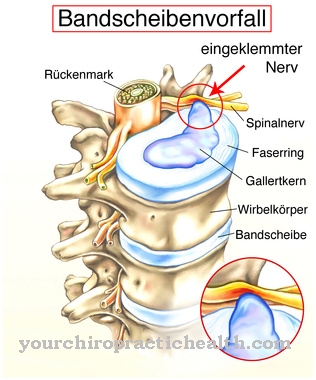
Viens no tiem ir autoimūnas pūslīšu ādas slimības. Aizsardzības sistēma cilvēkiem ar autoimūnām pūslīša ādas slimībām virza antivielas pret ādas komponentiem. Ādas augšējie slāņi secīgi atdalās no pamatā esošajiem audiem. Sākas pūtītes. Pemfigoīdu un pemfigus slimības ir šāda veida slimības apakštipi. Abiem veidiem ir atšķirīga patofizioloģija.
cēloņi
Autoimūno slimību etioloģija parasti nav skaidra. Agrāk dažādas ietekmes, ieskaitot vīrusus un vides toksīnus, tika apspriestas kā galvenie cēloņi imunoloģiski nepareizai programmēšanai. Neraugoties uz neizskaidrojamo galveno cēloni, autoimūno pūslīšu dermatožu patofizioloģija ir salīdzinoši skaidra.
Pemfigoīdu slimību gadījumā antivielas ir vērstas pret olbaltumvielu molekulām, kas savieno atsevišķus keratocītu slāņus ar pagraba membrānu. Šis process atslābina pagraba membrānu un veicina briest burbuļu veidošanos. Šādu slimību piemēri ir bullozais pemfigoīds, rētas veidojošais gļotādas pemfigoīds un pemfigoīda gestācija.
Pemfigus slimībās antivielas tomēr uzbrūk epidermas desmosomām, kas savstarpēji savieno keratocītus. Šajās autoimūnajās dermatozēs pūslīšu veidošanās ir smalkāka. Dažos gadījumos ādas virsējais slānis kļūst pufīgs. Zināmo pemfigus slimību piemēri ir pemphigus vulgaris un pemphigus foliaceus.
Simptomi, kaites un pazīmes
Pacienti ar autoimūnu pūslīšu dermatozi cieš no dažādiem simptomiem. Atsevišķos gadījumos simptomi galvenokārt ir atkarīgi no apakštipa. Izliekti urīnpūšļi norāda uz pemfigoīdu slimību. Smalkāki vai neesoši burbuļi vairāk runā par pamphigus slimībām.
Daudzas autoimūnas dermatozes pavada nieze vai neliela dedzinoša sajūta. Šis simptoms motivē pacientu saskrāpēt. Tomēr skrāpēšanas process pasliktina vai izplata dermatozes. Lai gan atsevišķos gadījumos gļotādas var ietekmēt arī autoimūnas pūslīšu dermatozes, šī parādība ir diezgan netipiska, īpaši pamphigus slimībām.
Kopīgs visām pūslīšajām dermatozes ar autoimūnu raksturu ir olbaltumvielu, fermentu vai citu saišu iznīcināšana ādas slāņos. Tas, kas saista iznīcinātās autoantivielas un kādos slāņos šīs vielas atrodas, ir atkarīgs no konkrētās slimības.
Diagnoze un gaita
Autoimūnas pūtītes slimības diagnozi veic dermatologs. Pirmās aizdomas rodas tikai no vizuālas diagnozes. Aizdomas apstiprina ādas daļiņu imūnfluorescences mikroskopija vai seruma diagnostika.
Var būt grūti atšķirt atsevišķas autoimūnas dermatozes ar neapbruņotu aci.Histopatoloģiskajā analīzē tomēr atsevišķās formas salīdzinoši labi var atšķirt viena no otras. Atsevišķu antivielu noteikšana ādā ir izšķirošs solis šajā jomā. Pacientiem ar autoimūnām pūslīša dermatozēm prognoze ir atkarīga no slimības.
Personīgajiem faktoriem ir arī izšķiroša loma. Īpaši autoimūnām slimībām vienmēr piemēro individuālu kursu. Turklāt skarto pacientu ārstēšanas iespējas pēdējos gados ir ievērojami uzlabojušās.
Komplikācijas
Autoimūnas pūslīšu dermatozes apraksta noteiktas dermatoloģiskas slimības, kas ietekmē ādas struktūru, izmantojot antivielas paša ķermeņa ķermenī. Procesa laikā ādas un audu daļas mizas slāņos un veidojas pūslīši. Simptoms galvenokārt rodas uz ekstremitātēm, ķermeņa augšdaļas, sejas un gļotādām.
Ietekmētajiem ikdienas un profesionālajā dzīvē rodas sarežģījumi. Nepatīkami sāpju simptomi un nieze var kļūt par papildu fiziskā un psiholoģiskā stresa pārbaudēm. Dermatoloģijā autoimūna pūslīša dermatoze ir sadalīta grupās.
Pemfigoīdu slimības ir vērstas pret savienojošajām olbaltumvielu molekulām ar diezgan kraukšķīgu ādas lobīšanos. Retā lineārā IgA dermatoze bērniem un pieaugušajiem parāda ādas struktūras vazodilatāciju un pūtīšu veidošanos. Arī reti sastopama epidermolīze bullosa acquisita, kurā antivielas iznīcina kolagēnu 7 un inficē ādu ar bojājumiem un pūslīšiem.
Duhring slimība reaģē ar zvīņošanos, pastāvīgu niezi un pūtīšu veidošanos. Nekavējoties konsultējieties ar ārstu, ja jums ir aizdomas par autoimūnu pūslīšu dermatozi. Zāļu terapija ir vērsta uz gadījumiem, un simptoma mazināšanai nepieciešama imūnsistēmas novājināšana.
Tas var izraisīt papildu komplikācijas atkarībā no pacienta uzbūves. Papildus kortikosteroīdiem tiek pasniegti arī imūnsupresanti, kurus ne vienmēr panes. Ārkārtas gadījumos jāuzsāk asiņu mazgāšana antivielu apmaiņai.
Kad jāiet pie ārsta?
Ar autoimūnām pūslīšu dermatozēm vienmēr nepieciešama ārsta vizīte. Šajā pūslīšu ādas slimību grupā imūnsistēma ir vērsta pret noteiktiem ādas laukumiem vai ādas slāņiem. Uz skartās ādas veidojas pūslīši, kas galu galā atveras.
Bez ārsta apmeklējuma nav noskaidrojams pūtīšu cēlonis, kā arī nevar notikt profesionāla ārstēšana. Šī pūslīšu ādas slimību grupa tiek klasificēta kā autoimūnas slimības. Tas izslēdz pacienta veiksmīgu pašapstrādi vai sprūda atpazīšanu. Skartās personas ir atkarīgas no zinoša ārsta, lai izbeigtu viņu ciešanas no atvērtiem urīnpūsļiem.
Daudzos gadījumos kompetents ārsts ir pieejams tikai tiem, kurus skārusi pēc ilgstošas odisejas, izmantojot dažādas dermatoloģiskas prakses. Iemesls: autoimūnas bullozas slimības reti sastopamas ādas slimības. Šādi pacienti bieži atrod palīdzību tikai UKSH "Reto slimību centrā" vai līdzīgās klīniskās iestādēs.
Kad autoimūnas pūslīšu dermatozes ir pareizi iedalītas, mērķtiecīga ārstēšana un imūnsupresija parasti var sasniegt ilgtermiņa uzlabojumus. Bez histopatoloģiskas vai seroloģiskas diagnozes skartajiem cilvēkiem nevar palīdzēt. Visi skarto personu mēģinājumi tikt galā bez ārsta palīdzības neizdodas.
Ārsti un terapeiti jūsu reģionā
Ārstēšana un terapija
Neraugoties uz intensīvajiem pētījumiem, primārie autoimūno slimību izraisītāji nav pilnībā noskaidroti. Tādējādi būtībā var tikai spekulēt par primārajiem slimību cēloņiem; cēloņsakarības terapija paliek neizskaidrojama, līdz cēlonis tiek izārstēts. Mūsdienu ārstēšanas metodes ir vērstas uz imūnsistēmu, bet neatceļ programmēšanas kļūdas.
Tā vietā mūsdienu ārstēšanas pieejas pamatā slāpē imūnsistēmu, lai nākotnē uzbrukumi paša ķermeņa audiem būtu mērenāki. Šādas ārstēšanas metodes sauc arī par imūnsupresīvu terapiju. Tās galvenokārt ir konservatīva zāļu ārstēšana.
Imūnsupresanti samazina ķermeņa imūnsistēmas darbību. Plaši pazīstami imūnsupresanti ir, piemēram, dažādi kortizona preparāti, kuriem ir sistēmiska iedarbība. Autoimūnu pūslīšu dermatožu ilgstošai imūnsupresīvai ārstēšanai izmanto arī tādus līdzekļus kā dapsons, azatioprīns un mikofenolāta mofetils.
Akūta terapija bieži tiek veikta ar kortizonu. Pacientiem ir norādīts nesaskrāpēt pūslīšus. Turklāt vispārēja ādas kopšana un higiēna ir būtiska autoimūno dermatožu kontekstā. Īpaši smagos gadījumos kaitīgās antivielas var izvadīt no asinīm, izmantojot īpašu asiņu mazgāšanu.
Šī asiņu mazgāšana izmanto centrbēdzes spēkus un selektīvi atdala pacienta asinis no antivielām, lai asinis atgrieztos skartajā cilvēkā. Turklāt, lai kavētu jaunu antivielu veidošanos, var izmantot dažādas zāles.
Tā kā uzturs ir identificēts kā dažu autoimūno slimību riska faktors, uzturs vajadzības gadījumā jāpielāgo. Izvairīšanās no stresa situācijām vai stratēģiju izmantošana stresa pārvarēšanai arī var pozitīvi ietekmēt personīgo progresu.
Perspektīva un prognoze
Autoimūnu pūslīšu slimību prognoze ir nelabvēlīga. Neskatoties uz visiem centieniem, zinātnieki un pētnieki līdz šim nav spējuši atrast slimības cēloni. Tādēļ mērķtiecīga medicīniskā ārstēšana nav iespējama.
Praksē simptomu ārstēšanai tiek izmantotas dažādas terapeitiskās pieejas, taču tās neizraisa slimības izārstēšanu. Vairumā gadījumu notiek ilgstoša terapija, jo simptomi atjaunojas tūlīt pēc zāļu lietošanas pārtraukšanas, pat mēnešus pēc ārstēšanas sākuma.
Arī dabiskie līdzekļi vai alternatīvās dziedināšanas metodes nav spējušas sasniegt pietiekamus rezultātus. Viņi var individuāli atbalstīt ķermeni un radīt atvieglojumus no dažādām sekām, bet ne pilnībā atveseļoties. Tie ir noderīgi pret niezi vai mazina stresu. Pacients piedzīvo vispārējās labsajūtas uzlabošanos.
Tā kā daži pētījumu rezultāti liecina, ka veselīgā imūnsistēmā var atrast risinājumu, tiek mēģināts to stabilizēt un uzlabot. Tādēļ pacients var izjust simptomus ar veselīgu dzīvesveidu un sabalansētu uzturu. Pacienta psihoterapeitiskais pavadījums palīdz tikt galā ar slimību ikdienas dzīvē. Lai arī pašlaik izārstēt nav iespējams, šīs pieejas var izmantot, lai atrastu veidu, kā sasniegt labu dzīves kvalitāti, neskatoties uz pūslīšajām autoimūno dermatozes.
novēršana
Preventīvie pasākumi novērš riska faktorus, kas varētu veicināt slimības attīstību. Autoimūnu pūslīšu dermatožu gadījumā ēšanas paradumi, kā arī psiholoģiskais stress un vīrusu slimības tiek uzskatīti par riska faktoriem. Lai gan ne visus riska faktorus var neizbēgami izslēgt, gandrīz nav citu profilakses iespēju, it īpaši autoimūno slimību kontekstā.
Pēcaprūpe
Vairumā gadījumu šīs slimības turpmākās aprūpes pasākumi vai iespējas ir ļoti ierobežotas. Pirmkārt un galvenokārt, skartā persona ir atkarīga no slimības agrīnas atklāšanas, lai izvairītos no turpmākām komplikācijām un turpmākas simptomu pasliktināšanās. Jo agrāk konsultējas ar ārstu, jo labāka parasti ir turpmākā šīs slimības gaita.
Šī iemesla dēļ priekšplānā ir agrīna atklāšana. Ar šo slimību pacienti ir atkarīgi no medikamentu lietošanas. Ir svarīgi pārliecināties, ka tā tiek lietota pareizi un regulāri, kā arī ievēro pareizo devu. Ja jums ir kādi jautājumi vai neskaidri, vispirms vienmēr sazinieties ar ārstu.
Nereti, tomēr slimnieki ir atkarīgi arī no dialīzes. Viņiem bieži nepieciešama draugu un ģimenes palīdzība un atbalsts, un ļoti svarīgs ir arī psiholoģiskais atbalsts. Vairumā gadījumu šī slimība samazina arī skarto cilvēku dzīves ilgumu. Kopumā veselīgs dzīvesveids ar veselīgu uzturu pozitīvi ietekmē arī turpmāko šīs slimības gaitu.
To var izdarīt pats
Raugoties no tradicionālās medicīnas viedokļa, skartie var maz darīt paši par slimības cēloņiem, taču viņi var izvairīties no vairākām kļūdām, kas pasliktina slimības gaitu. Nekādā gadījumā pacients nedrīkst saskrāpēt pūslīšus. Skrāpējot, no vienas puses, pastāv rētu veidošanās risks, no otras puses, skrāpējuma brūcē var iekļūt mikrobi, kas var izraisīt ļoti nepatīkamas un reizēm bīstamas sekundāras infekcijas.
Ja pūtītes stipri niez, var palīdzēt antihistamīna līdzekļi no aptiekām, kas tiek piedāvāti kā krēmi, tabletes vai pilieni. Cilvēkiem, kuri nespēj kontrolēt skrāpējošo impulsu, vajadzētu valkāt kokvilnas cimdus, lai viņi ar nagiem nesavainotu slimo ādu. Pašas pūtītes parasti nevar padarīt neredzamas ar dekoratīvo kosmētiku, bet vismaz apsārtumu var noslēpt, lai ādas izmaiņas būtu mazāk pamanāmas.
Naturopātijā ir aizdomas par saistību starp autoimūno sistēmu un zarnu veselību. Tādēļ tiem, kurus skārušas autoimūnas slimības, bieži tiek ieteikts veikt resnās zarnas tīrīšanu, kam seko resnās zarnas tīrīšana. Šīs ārstēšanas metodes efektivitāte nav zinātniski pierādīta. Tomēr pacienti atkārtoti ziņo par veiksmīgu dziedināšanu. Tā kā ārstēšana neizraisa bailes no nopietnām blakusparādībām, nekas nav pret mēģināšanu.
Zarnu rehabilitāciju parasti pavada izmaiņas uzturā, ko aizstāv arī parastās zāles. Jebkurā gadījumā skartajiem vajadzētu saglabāt pārtikas dienasgrāmatu un pārbaudīt, vai pastāv statistiska saikne starp noteiktiem pārtikas produktiem un akūtiem slimības uzbrukumiem.


.jpg)
.jpg)










.jpg)