Plkst Olanzapīns tas ir netipisks neiroleptisks līdzeklis. Aktīvo sastāvdaļu lieto šizofrēnijas psihozes ārstēšanai.
Kas ir olanzapīns?
Zāles olanzapīns tiek piešķirts netipiskiem neiroleptiskiem līdzekļiem. Tas ir viens no vissvarīgākajiem medikamentiem šizofrēnijas ārstēšanai.Atšķirībā no vecākiem neiroleptiskiem līdzekļiem, olanzapīns ir labāk panesams.
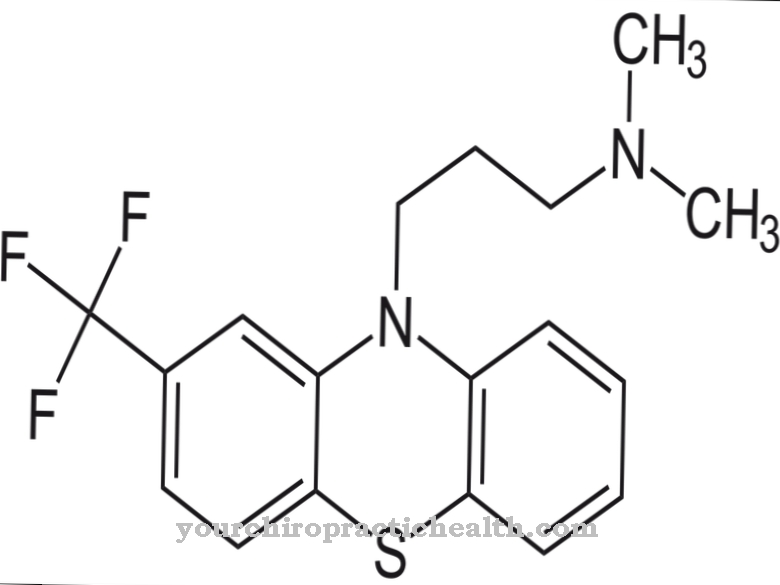
Aktīvā viela tiek uzskatīta par samērā jaunu. Tas radās no klasiskajiem neiroleptiskajiem līdzekļiem un tika izstrādāts 90. gados psiholoģisko sūdzību ārstēšanai. Vācijā olanzapīns tirgū nonāca 1996. gadā ar tirdzniecības nosaukumu Zyprexa®. Aktīvā viela pieder pie otrās neiroleptisko līdzekļu paaudzes, un tai ir mazāk blakusparādību. Tomēr ir iespējams liels svara pieaugums. Kopš 2012. gada ir arī daži olanzapīna ģenēriskie līdzekļi.
Farmakoloģiskā iedarbība uz ķermeni un orgāniem
Faktu, ka cilvēki jūtas līdzsvaroti un var attiecīgi reaģēt uz noteiktām situācijām, piemēram, bailēm, prieku vai satraukumu, padara iespējama vairāku messenger, kas darbojas smadzenēs un muguras smadzenēs (kas veido centrālo nervu sistēmu (CNS)), mijiedarbība. Tas noved pie tādu neirotransmiteru atbrīvošanas kā dopamīns un serotonīns. Šīs kurjera vielas tiek absorbētas un uzglabātas vēlāk. Šizofrēnijas gadījumā ir traucēts neirotransmiteru līdzsvars.
Olanzapīna iedarbība balstās uz neirotransmitera dopamīna receptoru (saistīšanās vietu) bloķēšanu. Tādā veidā var mazināt tipiskos šizofrēnijas simptomus, piemēram, maldus vai halucinācijas. Turklāt neiroleptiskais līdzeklis aizņem neirotransmitera serotonīna saistīšanas vietas, kas savukārt pozitīvi ietekmē pacienta apātiju. Tas uzlabo koncentrēšanos un atmiņas veiktspēju, bet depresija samazinās. Turklāt olanzapīns nodrošina nelielu pacienta nomierināšanu un neitralizē mānijas, kurās piedziņa īslaicīgi ievērojami palielinās.
Būdams dopamīna antagonists, olanzapīns nomāc dopamīna iedarbību. Cilpas ķermenī (striatum) tas notiek tikai no 40 līdz 60 procentiem. Šī iemesla dēļ tiek izraisīts mazāk ekstrapiramidālo motorisko traucējumu (EPS) nekā vecākiem neiroleptiskiem līdzekļiem. Runājot par blakusparādībām, olanzapīns ir vājāks klozapīna variants.
Pēc norīšanas iekšķīgi zāles var viegli iekļūt asinsritē zarnās. Kad olanzapīns ir izplatījies organismā, tas tiek sadalīts aknās. Lielākā daļa aktīvās vielas tiek izvadīta caur nierēm.
Lietošana medicīnā un lietošana ārstēšanai un profilaksei
Vissvarīgākā olanzapīna pielietojuma joma ir psihožu terapija, kas izpaužas šizofrēnijā vai mānijas slimībā. Zāles ir īpaši piemērotas pacientiem, kuriem vairs nav nekādas saistības ar realitāti un kuriem tāpēc ir izteikts uzbudinājuma stāvoklis, smaga depresija un trauksmes traucējumi. Olanzapīnu var izmantot arī halucināciju, maldu, personības traucējumu un agresīvas izturēšanās ārstēšanai.
Citas piemērošanas jomas ir bipolāri traucējumi un pašnāvība. Zāles parasti lieto iekšķīgi, izmantojot tabletes. Tomēr akūtos gadījumos pastāv arī iespējama injekcija asinīs. Ieteicamā dienas deva ir 10 miligrami. Ja nepieciešams, to var pakāpeniski palielināt līdz 20 miligramiem dienā.
Parasti pacients lieto olanzapīnu vienu reizi dienā neatkarīgi no ēdienreizēm. Terapijas beigās zāles lēnām jāpārtrauc, lai nerastos tādi simptomi kā nemiers, bezmiegs, trīce, nelabums, vemšana un svīšana. Tomēr pilnīgu pozitīvu efektu olanzapīns var iegūt tikai pēc dažām dienām vai pat nedēļām.
Jūs varat atrast savus medikamentus šeit
➔ Zāles nervu nomierināšanai un stiprināšanaiRiski un blakusparādības
Apmēram 10 procentiem cilvēku, kas ārstēti ar olanzapīnu, rodas nevēlamas blakusparādības. Tie galvenokārt ietver svara pieaugumu un miegainību. Aptuveni 1 līdz 10 procentiem pacientu rodas reibonis, sausa mute, pazemināts asinsspiediens un aizcietējumi.
Citas biežas blakusparādības ir paaugstināts cukura līmenis asinīs, lipīdu metabolisma traucējumi, traucēta kustību kontrole un hormona prolaktīna izdalīšanās. Tas stimulē piena ražošanu piena dziedzeros. Paaugstināts prolaktīna līmenis var kļūt pamanāms caur palielinātu krūti, spriedzes sajūtu un piena sekrēciju.
Dažos gadījumos ir arī problēmas ar urinēšanu, apgrūtināta sēdēšana, raustīšanās vai tikumi, apetītes zudums, slikta dūša, vemšana, pārāk lēna vai pārāk ātra sirdsdarbība, pulsa un asinsspiediena svārstības, asinsspiediena pazemināšanās pēc piecelšanās, aknu darbības traucējumi, aknu darbības traucējumi. Tūska audos, asins veidošanās traucējumi kaulu smadzenēs un paaugstināta jutība pret gaismu.
Ja pacients pēkšņi pārtrauc lietot olanzapīnu, draud tādi simptomi kā smaga slikta dūša, trīce, miega problēmas, svīšana un trauksmes traucējumi.
Olanzapīnam ir arī dažas kontrindikācijas. Piemēram, zāles nevar dot, ja pacientam ir glaukoma ar paaugstinātu acs iekšējo spiedienu. Jāizvairās no zāļu injicēšanas muskuļos stenokardijas, smagas hipertensijas, izteiktas sirds mazspējas, lēnas sirdsdarbības (bradikardijas), vadīšanas traucējumu gadījumā sirdī, kā arī pēc sirds operācijas vai sirdslēkmes gadījumā.
Lielāka piesardzība ir ieteicama aknu disfunkcijas, cukura diabēta, zarnu paralīzes, labdabīgas prostatas palielināšanās gadījumā un, ja pacientam ir nosliece uz krampjiem.
Olanzapīnu nedrīkst ievadīt grūtniecības un zīdīšanas laikā. Tātad nevarēja pierādīt aktīvās sastāvdaļas nekaitīgumu mātei un bērnam. Olanzapīna terapijas laikā ieteicams lietot arī konsekventu kontracepcijas metodi. Grūtniecības pēdējā trimestrī nedzimušajam bērnam, lietojot neiroleptisku līdzekli, pastāv blakusparādību risks, piemēram, abstinences simptomi un kustību traucējumi. Šādos gadījumos jāveic rūpīga medicīniskā uzraudzība.




.jpg)


.jpg)



.jpg)

.jpg)
.jpg)