Iekš Melorheostoze Ekstremitāšu kauli pilnīgi vai daļēji sabiezē, pacientam to nemanot. Muskuļu edēma, aizkavēta augšana vai ierobežota mobilitāte ir sastopama tikai retos gadījumos. Simptomātiska terapija ir paredzēta tikai pacientiem ar faktiskiem simptomiem.
Kas ir melorheostoze?

© rost9 - stock.adobe.com
Slimības ar noteiktām kaulu blīvuma vai struktūras izmaiņām ir plaša grupa, kas ietver daudzas atsevišķas slimības un var parādīt ļoti dažādas klīniskās izpausmes. Viena no šādām izpausmēm ir Melorheostoze. Slimību sauc arī Leri sindroms zināms un pirmo reizi tika aprakstīts 20. gadsimtā.
Parīzes neirologs Andrē Leri tiek uzskatīts par pirmo, kurš to aprakstījis, un par godu viņam tika ieviests termins Léri sindroms. Melorheostoze izpaužas skeleta sabiezēšanā, kas lielākoties atrodas ekstremitātēs. Sindromu dažreiz sauc par mezenhimālo displāziju, un tādējādi tas ir saistīts ar embriju mezenhimālo audu anomālijām.
Manifestācija var notikt jebkurā vecumā. Melorheostoze ir ārkārtīgi reti sastopama slimība, kurā mazāk nekā viens gadījums ir 1 000 000 cilvēku. Klīniskie termini Sveču vaska slimība un Vaska kaulu slimība bieži tiek lietoti sinonīmi ar melorheostozi un tēlaini raksturo kaulu struktūras izmaiņas.
cēloņi
Vaska kaulu slimība, iespējams, rodas sporādiski. Ģimenes kopas vēl nav novērotas. Tāpēc līdz šim mantojumu nevarēja identificēt, un, pamatojoties uz iepriekšējiem gadījumiem, to neuzskata par piemērojamu. Neskatoties uz to, šķiet, ka slimības pamatā ir ģenētiski faktori, kas izraisa struktūras izmaiņas un kaulu audu funkciju traucējumus.
Tikai nesenā pagātnē kaulu izmaiņas pirmo reizi tika saistītas ar noteiktu gēnu. Medicīnā pašlaik ir aizdomas, ka LEMD3 / MAN1 gēna mutācija ir slimības cēlonis. DNS šis gēns kodē olbaltumvielu elementus iekšējā kodola membrānā. Šī ir divslāņu membrānas iekšējā daļa, jo tā norobežo šūnu kodolu iekšpusi un kontrolē vielu pārvadāšanu starp plazmu un citoplazmu.
Minētā gēna mutācijas samazina kodolenerģijas darbību un tādējādi apgrūtina vielu apmaiņu starp kodola plazmu un citoplazmu. Vēl nav noskaidrots, kuri faktori izraisa mutāciju. Piemēram, ir iespējama toksīnu iedarbība vai nepietiekams uzturs grūtniecības laikā.
Simptomi, kaites un pazīmes
Lai arī tas ir iedzimts traucējums, lielākajai daļai meloreostozes pacientu vēlīnā pieaugušā vecumā simptomu nav. Viņi bieži paliek asimptomātiski visu mūžu un tiek diagnosticēti nejauši. Citos gadījumos simptomu komplekss izpaužas agrīni, pateicoties dermas izmaiņām.
Dermas audu fibroze var attīstīties uz ādas virs mainītajām kaulu struktūrām. Turklāt dažiem pacientiem parādās skarto kaulu reģionu muskuļu tūska, ko papildina muskuļu, cīpslu vai locītavu sabiezēšana un pasliktināšanās. Jo īpaši šādā veidā skartās locītavas dažreiz izraisa sāpes vai muskuļu piespiedu kontrakcijas.
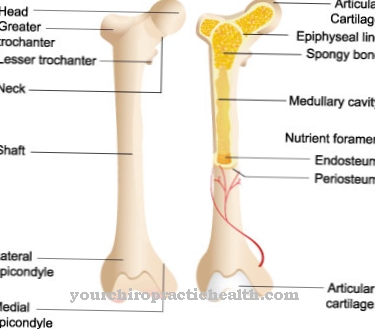
Pacientiem ar melorheostozi augšanas traucējumi parādās nedaudz retāk, jo, piemēram, izmaiņas kaulos saista augšanas plāksnes. Visas melorheostozes izmaiņas vērojamas ekstremitātēs. Tikai absolūti izņēmuma gadījumos ādas dermas un skeleta slimības simptomi izpaužas citās vietās. Daži pacienti simptomātiski pamana arī ekstremitāšu garuma vai deformācijas atšķirības.
Diagnoze un slimības gaita
Tā kā meloretoze parasti paliek bez simptomiem, tā reti ved savus pacientus pie ārsta. Vairumā gadījumu slimība tiek atzīta par nejaušu atradi rentgena attēlā, piemēram, rentgena gadījumā kā salauzta kaula daļa vai nelaimes gadījums. Rentgenstūris parāda dermatomam līdzīgu un svītrainu sklerotizāciju un kondensāciju, kas atgādina vaska pilienus, kas izplūst.
Radioloģiski ārstam jāizslēdz tādas slimības kā osteomielīts, osteopetroze, osteopoikilia vai Buschke-Ollendorff sindroms un sklerodermija. Šī izslēgšana var notikt, piemēram, izmantojot molekulāro ģenētisko analīzi. Ja ir gēnu LEMD3 / MAN1 mutāciju pierādījumi, melorheostozes diagnoze tiek uzskatīta par apstiprinātu.
Komplikācijas
Melorheostoze ne vienmēr izraisa sūdzības vai komplikācijas. Daudzos gadījumos melorheostoze neizraisa simptomus, tāpēc skartie dzīvo visu mūžu ar šo slimību. Pat ar nejaušu diagnozi ārstēšana nav jāsāk katrā gadījumā, ja cietušie nesūdzas par sūdzībām.
Turklāt melorheostoze var izraisīt kropļojumus ādā vai kaulos. Tā rezultātā negatīvi tiek ietekmēti īpaši muskuļi un locītavas, kas var izraisīt pacienta kustības traucējumus. Tas arī ievērojami ierobežo ikdienas dzīvi. Bērniem melorheostoze var izraisīt augšanas traucējumus un tādējādi attīstības traucējumus.
Tas bieži izraisa ekstremitāšu deformācijas vai atšķirīgu ekstremitāšu garumu. Tomēr šī slimība nesamazina pacienta dzīves ilgumu. Melorheostozes simptomus var labi ierobežot, izmantojot dažādas terapijas un terapeitiskos pasākumus.
Tomēr dažos gadījumos skartajiem cilvēkiem visu mūžu jādzīvo ar ierobežotām pārvietošanās spējām. Kopumā nevar paredzēt, vai slimība progresēs pozitīvi.
Kad jāiet pie ārsta?
Melorheostozes gadījumā simptomi daudziem pacientiem neparādās līdz vēlam pieauguša cilvēka vecumam. Tā kā šo slimību ilgstoši raksturo simptomu trūkums, skartajiem nav pazīmju vai brīdinājuma signālu, kas liek veikt ārsta apmeklējumu. Ja iedzimta slimība parāda pirmās motorisko traucējumu pazīmes, nepieciešams ārsts. Ja attiecīgā persona cieš no muskuļu spēka samazināšanās, iekšēja vājuma vai pietūkuma kaulu tuvumā, jākonsultējas ar ārstu. Ja rokas un kājas nevar izstiepties vai saliekt kā parasti, ir pamats bažām.
Vispārīgu pārvietošanās ierobežojumu vai kustību secības pārkāpumu gadījumā par novērojumiem jāpaziņo ārstam. Ja ir sāpes kaulos, locītavās vai cīpslās, jānoskaidro iemesls. Jāizpēta un jāārstē tūskas veidošanās vai muskuļu brīvprātīgas kontrakcijas traucējumi.
Ja sūdzību rezultātā palielinās negadījumu un ievainojumu vispārējais risks, ikdienas dzīve būtu jāpārstrukturē. Ārstēšanas plāns tiek izstrādāts kopā ar ārstu. Turklāt attiecīgā persona, apmeklējot ārstu, saņem svarīgu informāciju par profilaksi un nepieciešamajiem pasākumiem. Ārstam jāpārbauda kaulu deformācijas, skeleta sistēmas anomālijas un ekstremitāšu garuma atšķirības.
Ārstēšana un terapija
Pacientiem ar melorheostozi nav pieejamas cēloņsakarības terapijas metodes. Slimība joprojām tiek uzskatīta par neārstējamu. Gēnu terapijas pieejas pašlaik tiek pētītas kā cēloņsakarības terapijas posmi ģenētiski noteiktām slimībām, taču tās vēl nav sasniegušas klīnisko fāzi. Tādēļ ģenētiskās slimības, piemēram, melorheostozi, pašreiz var ārstēt tikai simptomātiski.
Ar melorheostozi rodas jautājums par šādas terapijas priekšrocībām. Tā kā lielākajai daļai pacientu visu atlikušo mūžu nav simptomu, vairumā gadījumu ārstēšana nav nepieciešama. Tomēr, ja ir simptomi, ir pieejamas dažādas ārstēšanas iespējas. Piemēram, kustību ierobežojumi un augšanas traucējumi bieži tiek ārstēti, izmantojot kontraktūras un kaulu lences.
Ādas dermas simptomi un fibrozes nav obligāti jāārstē. Vairumā gadījumu tie tālāk neietekmē pacientu un gandrīz nekad neattīstās par nopietnām parādībām. Kamēr saistaudu izplatīšanās netraucē pacientu, terapija parasti netiek piemērota. No otras puses, ļoti labi jāārstē tādi simptomi kā muskuļu tūska. Šī ārstēšana vienmēr ir zāļu terapija, un tā, piemēram, var atbilst diurētisko līdzekļu ievadīšanai.
Perspektīva un prognoze
Līdz šim slimība melorheostoze tika uzskatīta par neārstējamu. Domājams, ka ģenētiski cēloņi izraisa kaulu kroplības. Vairumā gadījumu joprojām ir pozitīvas slimības prognozes. Visu mūžu jums būs bez simptomiem. Problēmas izrādās mazsvarīgas. Daži zinātnieki uzskata, ka raksturīgās pazīmes reti parādās pēc 20 gadu vecuma. Tas nozīmē, ka zēni un meitenes attīstības posmā tiek uzskatīti par riska grupu.
Ja rodas simptomi, tos parasti var veiksmīgi novērst, izmantojot fizioterapiju vai ķirurģisku iejaukšanos. Ārsti amputāciju veic tikai izņēmuma gadījumos. Melorheostoze nesaīsina dzīves ilgumu. Tomēr pacientiem var nākties saskarties ar nelielu vai smagu ierobežotu mobilitāti. Tas nozīmē, ka profesionālos un privātos mērķus ne vienmēr var pilnībā realizēt. Var rasties psiholoģisks stress.
Ja terapijas nav, parasti nav trūkumu. Tas ir saistīts ar faktu, ka lielākā daļa skarto cilvēku pamana maz simptomu vai tos vispār neizpauž. Tomēr, ja rodas komplikācijas, ir norādīta medicīniska ārstēšana. Šādu palīdzības piedāvājumu noraidīšana var veicināt pārvietošanos.
novēršana
LEMD3 / MAN1 gēna mutācijas izraisošie faktori vēl nav zināmi: pat pati mutācija tikai nesen ir bijusi saistīta ar šo slimību. Kamēr nav noskaidroti cēloņsakarības faktori, melorheostozi nevar novērst.
Pēcaprūpe
Tā kā līdz šim melorheostoze tika uzskatīta par neārstējamu, turpmākā aprūpe koncentrējas uz dzīves kvalitātes stabilizēšanu. Dažreiz skartās personas visu pārējo savu dzīvi nesatur simptomus. Problēmas izrādās mazsvarīgas. Daži zinātnieki uzskata, ka raksturīgās pazīmes reti parādās pēc 20 gadu vecuma. Tas nozīmē, ka zēni un meitenes attīstības posmā tiek uzskatīti par riska grupu.
Parasti skartajiem un viņu radiniekiem ieteicams ievērot veselīgu dzīvesveidu ar sabalansētu uzturu, lai atbalstītu imūnsistēmu. Viņš arī ieteiks noteiktus relaksācijas un garīgās paņēmienus stabilizēšanai un konsultēs pēc iespējas vairāk brīvā laika pavadīšanas veidu, kam skartajai ģimenei vajadzētu dot daudz jauku kopā pavadītu stundu.
Ja vecāki, kuri jau ir cietuši, vēlas atkal piedzimt bērnus, ieteicams veikt detalizētu ģenētisko izmeklēšanu, lai iepriekš noteiktu vēl viena slima bērna iespējamību.
To var izdarīt pats
Papildus medicīniskajai terapijai skartie var mazināt melorheostozes simptomus, izmantojot dažus pasākumus un mājas līdzekļus.
Pirmkārt, piemēro vispārīgus padomus, piemēram, rūpēties par sevi un izvairīties no stresa. Tā kā aizkavēta izaugsme un ierobežota mobilitāte bieži ir saistīta ar sliktu pašsajūtu, jāveic atbilstoši pretpasākumi. Tas var būt gan pievilcīgs hobijs, gan arī veselīgs uzturs, fiziskās aktivitātes vai tērzēšana ar draugiem. Kurām stratēģijām ir jēga sīkāk, vislabāk nosaka kopā ar terapeitu. Parasti melorheostozes pacientiem vienmēr jākonsultējas ar psihologu, kurš var sniegt papildu padomus, kā rīkoties ar kaulu slimības psiholoģiskajām komplikācijām.
Fiziskos simptomus var izārstēt, izmantojot dabiskus preparātus. Sāpes var mazināt ar dabīgiem līdzekļiem, piemēram, pretiekaisuma velna spīli vai nomierinošo kārklu mizu. Arnika un atbilstošie homeopātijas preparāti palīdz ar stiprām sāpēm. Tūskas gadījumā skarto zonu vajadzētu atdzesēt un uzglabāt uz augšu. Dažreiz palīdz arī kompresijas zeķes, kuras pēc iespējas vajadzētu izgatavot pēc individuāla pasūtījuma, un tās vienmēr jāvalkā. Augu ekstrakti no sarkano vīnogulāju lapām vai zirgkastaņas sēklām palīdz samazināt ūdens aizturi. Tāpat aescrin, rutoside un miesnieka slotas sakne.


.jpg)
.jpg)










.jpg)