Kā Homocistinūrija ir reta, ģenētiska metabolisma slimība, ko izraisa fermentu deficīts un kurai raksturīga paaugstināta homocisteīna koncentrācija asinīs. Ar agrīnu un konsekventu terapiju homocistinūriju parasti var labi ārstēt.
Kas ir homocistinūrija?

© Anastasija Okhrimenko - stock.adobe.com
Kā Homocistinūrija ir reta, ģenētiski izraisīta aminoskābju metabolisma slimība, kas rodas dažādu enzīmu defektu dēļ, kas iesaistīti metionīna metabolismā (neaizvietojamās aminoskābes).
Homocisteīns un homocistīns ir šī metabolisma procesa noārdīšanās vai starpprodukti, un veseliem cilvēkiem to tūlīt turpina metabolizēt. Bojātu enzīmu klātbūtnes dēļ tas ir iespējams tikai ierobežotā mērā tiem, kurus ietekmē homocistinūrija, tāpēc tiek palielināta homocisteīna koncentrācija asinīs un homocistīna koncentrācija urīnā.
Paaugstināta šo aminoskābju, kuras tiek uzskatītas par toksiskām, koncentrācija var sabojāt dažādas orgānu sistēmas. Acu slimības (objektīva dislokācija, tuvredzība, glaukoma), skeleta izmaiņas (osteoporoze, marfanoīdu garās ekstremitātes), centrālās nervu sistēmas bojājumi (garīga un fiziska atpalicība, spazmas, smadzeņu asinsrites traucējumi) un asinsvadu sistēma (trombembolija, asinsvadu oklūzija) ir raksturīgas homocistinūrijas sekas.
cēloņi
Homocistinūrija ir saistīts ar autosomāli recesīvu iedzimtu ģenētisku defektu, kā rezultātā rodas dažādu metionīna metabolismā iesaistīto enzīmu deficīts. Atkarībā no īpaši ietekmētā enzīma un metionīna metabolisma apakšprocesiem izšķir trīs homocistinūrijas formas.
Ar biežāku I tips. Homocistinūrijas gadījumā trūkst fermenta cistationa beta sintāzes (CBS), kas traucē cisteīna sintēzi no metionīna. Rezultātā homocisteīns uzkrājas asinīs (hiperhomocisteinēmija) un homocistīns uzkrājas urīnā (homocistinūrija).
II tips Homocistinūriju raksturo 5,10-metilētetrahidrofolāta reduktāzes (MTHFR) trūkums, kas regulē metionīna sintēzi no homocisteīna. Šis metabolisma apakšprocess attiecīgi tiek traucēts II tipa slimniekiem, un tas papildus seruma bagātināšanai ar homocisteīnu var izraisīt arī metionīna deficītu.
III tips homocistinūriju raksturo kobalamīna deficīts (koenzīma vitamīns B12). Kobalamīns ir iesaistīts arī metionīna sintēzē no homocisteīna, tāpēc deficīts var izraisīt arī paaugstinātu homocisteīna koncentrāciju asinīs un metionīna deficītu.
Simptomi, kaites un pazīmes
Homocistinūrija var notikt dažādās formās. Simptomi ir dažādi un atšķiras atkarībā no dzīves posma. Pirms divu gadu vecuma slimības pazīmes parādās tikai īpaši retos gadījumos. Neatkarīgi no raksturīgajiem laboratorijas atklājumiem jaundzimušie ar homocistinūriju ir normāli.
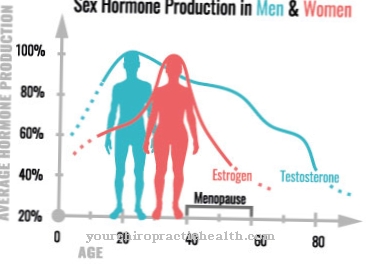
Parasti homocisteīna līmenis asinīs ir ievērojami paaugstināts. Tas bojā asinsvadus, kas ilgtermiņā var izraisīt asinsvadu pārkaļķošanos (arteriosklerozi) un ar to saistīto emboliju un trombozi. Tā rezultātā skarto personu dzīves ilgums ir ievērojami ierobežots. Visievērojamākais bērnības vielmaiņas traucējumu simptoms ir acs lēcas prolapss.
Tas bieži tiek saistīts ar tuvredzību. Jo agrāk parādās pirmās slimības pazīmes, jo lielāks ir psihomotorās atpalicības (intelektuālās invaliditātes) risks, kas ir neatgriezenisks. Lielākajai daļai skarto cilvēku jau ir osteoporoze bērnībā. Tā rezultātā mugurkauls izlīdzinās un pakāpeniski deformējas.
Augsts homocisteīna līmenis bieži noved pie gara auguma un simptomiem, kas var būt līdzīgi Marfana sindromam. Tie ietver vistas un piltuves krūšu klātbūtni, pārvietotu acs lēcu (objektīva dislokācija vai objektīva ektopija), glaukomu (glaukomu), tīklenes atslāņošanos un zirnekļa pirkstus (arachnodactyly).
Diagnostika un kurss
Lai diagnosticētu Homocistinūrija tiek izmantotas dažādas laboratorijas analīzes. Ja urīna analīze (piemēram, cianīda-nitroprussīda tests) atklāj paaugstinātu homocistīna koncentrāciju un / vai pazeminātu metionīna koncentrāciju (II un III tips), tas var norādīt uz homocistinūriju.
Asins analīzi var izmantot, lai noteiktu homocisteīna koncentrāciju serumā un diagnosticētu hiperhomocisteinēmiju, kas saistīta ar homocistinūriju. Diagnozi apstiprina, kultivējot šūnas no saista vai aknu audu parauga, ar kuru pamata ģenētisko defektu var noteikt tieši.
Homocistinūrijas gaita simptomiem un sekundārajām slimībām var būt atšķirīga katram cilvēkam. Ar agrīnu diagnozi un agru terapijas sākšanu homocistinūrijai parasti ir labvēlīgs kurss un laba prognoze.
Komplikācijas
Homocistinūrija galvenokārt izraisa smagas psiholoģiskas sūdzības, kurām var būt ārkārtīgi negatīva ietekme uz pacienta dzīvi un ikdienas dzīvi. Vairumā gadījumu rodas spēcīgi personības traucējumi, ko papildina uzvedības traucējumi. Šie traucējumi var izraisīt smagas komplikācijas, īpaši bērniem.
Parasti pacientu ietekmē sociālā atstumtība un viņš aizvien vairāk un vairāk izstājas no dzīves. Nav nekas neparasts, ka tas noved pie depresīvām noskaņām. Turklāt acīs ir diskomforts, tāpēc, piemēram, var attīstīties glaukoma vai tuvredzība. Dažādas asinsvadu slimības rodas arī daudz agrāk un var izraisīt pārvietošanās ierobežojumus.
Pati ārstēšana, kā likums, nerada īpašas komplikācijas, un to veic ar medikamentu palīdzību. Slimība progresē pozitīvi salīdzinoši ātri. Vairumā gadījumu vairs nav simptomu pat pēc ārstēšanas. Agrīna ārstēšana nesamazina paredzamo dzīves ilgumu. Psiholoģiskās sūdzības var ārstēt psihologs.
Kad jāiet pie ārsta?
Ja rodas tādi simptomi kā uzvedības traucējumi, tromboze vai attīstības kavēšanās, noteikti jāredz ārsts. Agrīnā stadijā jānoskaidro arī osteoporozes vai arteriosklerozes pazīmes. Ārstam jānosaka simptomu cēlonis un, ja nepieciešams, jāuzsāk ārstēšana. Tādēļ minētie simptomi ir ātri jānoskaidro. Cilvēki ar ģenētisku defektu ir īpaši pakļauti homocistinūrijas attīstībai. Cietušajiem cieši jākonsultējas ar savu ģimenes ārstu un jāinformē par visiem neparastajiem simptomiem.
Būtībā ir jāprecizē sūdzības, kas ilgst vairāk nekā dažas dienas vai kuru intensitāte palielinās ilgāku laika periodu. Raksturīgās homocistinūrijas pazīmes parasti attīstās mānīgi un bieži tiek atpazītas tikai tad, kad jau ir izveidojušās neatgriezeniskas slimības. Vēl jo svarīgāk ir atpazīt agrīnos simptomus un lūgt tos ārstēt. Cilvēkiem, kuri pamana fiziskas vai garīgas pārmaiņas sevī vai citos, kas varētu būt saistīti ar vielmaiņas traucējumiem, pēc iespējas ātrāk jārunā ar savu ģimenes ārstu. Citi kontakti ir speciālisti internās medicīnas jomā vai iedzimtu slimību klīnika.
Ārsti un terapeiti jūsu reģionā
Ārstēšana un terapija
Terapijas viena Homocistinūrija ir atkarīgs no pamata slimības veida vai enzīma defekta, un tā mērķis ir samazināt un novērst paaugstinātu toksiskā homocisteīna koncentrāciju. I tipa homocistinūriju ārstē ar piridoksīnu (B6 vitamīns), ja ir nepilnīga fermenta atlikušā aktivitāte.
Viela palielina fermentu aktivitāti un pazemina homocisteīna koncentrāciju asinīs. Apmēram 50 procenti no šī tipa skartajiem ļoti labi reaģē uz perorālu terapiju ar B6 vitamīna devām ar lielu devu. Turklāt, lai atbalstītu terapiju, ieteicams ievērot diētu ar zemu metionīna līmeni un augstu cistīna līmeni.
Ja II un III tipa homocistinūrijā ir atlikuša enzīmu aktivitāte, kurā tiek traucēta metionīna sintēze no homocisteīna, mēģina ierobežot traucējumus ar kobalamīna preparātiem (vitamīns B12). Abām homocistinūrijas formām ir indicēts metionīniem bagāts uzturs.
Turklāt II tipam terapeitiski izmanto folijskābi, kurai ir arī pozitīva ietekme uz bojātās 5,10-metilēntetrahidrofolāta reduktāzes, kā arī metionīna un betaīna aktivitāti. Antikoagulantus (acetilsalicilskābi) lieto, lai palīdzētu novērst asinsvadu slimības, piemēram, trombozi un emboliju.
Perspektīva un prognoze
Ar agrīnu diagnostiku un intensīvu terapiju homocistinūrijas prognoze parasti ir labvēlīga. Slimība nav ārstējama, jo tā ir ģenētiska kļūda. Tomēr terapijas ietvaros ir iespējams neatgriezeniski samazināt homocisteīna un metionīna koncentrāciju, kas ievērojami samazina attīstības traucējumu un komplikāciju iespējamību.
Homocistinūrijas smaguma pakāpe var būt dažāda. Ir slimības formas, kas sākotnēji ir neuzkrītošas un citādi ir vieglas. Tomēr ir arī lielāks risks saslimt ar arteriosklerozi, trombozi, emboliju, sirdslēkmi un insultu no 20 vai 30 gadu vecuma.
Tomēr, ja homocisteīna koncentrācija jau zīdaiņa vecumā ir ļoti augsta, pastāv liels fiziskas un garīgas attīstības traucējumu risks bērnam bez intensīvas ārstēšanas. Garīgs traucējums var parādīties jau pirmajos divos dzīves gados. Skartie bērni bieži cieš arī no osteoporozes. Līdz 70 procentiem neārstētu bērnu attīstās acu problēmas, kas visskaidrāk izpaužas acs lēcas prolapssā. Citas sekas acīm ir glaukoma, ārkārtēja tuvredzība, tīklenes atslāņošanās un aklums. Ja smagas slimības formas tiek ārstētas pārāk vēlu vai vispār netiek ārstētas, 30 procentiem no visiem pacientiem, kas jaunāki par 20 gadiem, attīstīsies trombozes un embolijas.
novēršana
Tur Homocistinūrija ir ģenētiska slimība, to nevar novērst. Tomēr, ja ārstēšana tiek sākta agri, homocistinūrijas komplikācijas var novērst vai ierobežot. Turklāt skartajiem ir iespēja pirmsdzemdību diagnozes laikā pārbaudīt nedzimušu bērnu homocistinūrijas gadījumā (amnija šķidruma analīze). Ietekmēto brāļu un māsu augus ieteicams arī pārbaudīt homocistinūrijas noteikšanai.
Pēcaprūpe
Atkarībā no enzīmu defektu veida, kas ir metabolisma traucējumu cēlonis, ir virkne pasākumu, kas ir noderīgi un nepieciešami homocistinūrijas sekojošās aprūpes ietvaros. I tipa homohystinuria gadījumā pacientam papildus B6 vitamīna medicīniskai ievadīšanai jāievēro diēta, kas bagāta ar vitamīniem. B6 vitamīns palielina nepilnīga enzīma aktivitāti un attiecīgi noved pie zemākas homocisteīna koncentrācijas asinīs.
Lai saglabātu šo efektu, uzturs ir jāievēro pastāvīgi. Tas pats attiecas uz tādu pārtikas produktu patēriņu, kas bagāti ar cistīnu un maz metionīna. II tipa homocistinūrijas gadījumā diēta arī jāturpina, lai panāktu ilgtermiņa efektu. Turklāt uzraudzības laikā tiek veiktas regulāras papildu pārbaudes. Ārstam jāpārbauda ietekmēto enzīmu aktivitāte un, ja nepieciešams, jāpielāgo terapija.
Tā kā homocistinūrija parasti nav nopietna slimība, pietiek ar medicīniskajām pārbaudēm ik pēc trim līdz sešiem mēnešiem. Smagu traucējumu gadījumā pēc faktiskās terapijas pabeigšanas katru mēnesi jākonsultējas ar speciālistu. Turklāt uzmanība jāpievērš neparastajiem simptomiem, jo vielmaiņas traucējumi ilgtermiņā var izraisīt citas slimības, kuras jāārstē.
To var izdarīt pats
Atkarībā no homocistinūrijas pamatā esošā enzīma defekta veida un ārsta izmantotās terapijas, simptomu mazināšanai pacients pats var veikt dažas lietas.
Pirmkārt, svarīga ir diēta, kas bagāta ar cistīnu. Upurim galvenokārt vajadzētu patērēt rīsus, riekstus, sojas pupas un auzu produktus. Aktīvā viela ir atrodama arī arbūzos, saulespuķu sēklās un zaļajā tējā. Lai ierobežotu traucējumus, ārsts izrakstīs arī B12 vitamīna piedevas. Skartā persona var atbalstīt šos pasākumus, sadarbojoties ar dietologu, lai izveidotu uztura plānu ar metioniem bagātu un to konsekventi īstenotu. Jāizvairās no pārtikas produktiem ar augstu olbaltumvielu saturu, piemēram, olām vai gaļu. Ir atļauti pārtikas produkti ar zemu olbaltumvielu daudzumu, ieskaitot augļus, dārzeņus un makaronus ar zemu olbaltumvielu saturu, maizi vai miltus no specializētiem veikaliem. Šī diēta būtu jāatbalsta arī ar dažādiem B vitamīniem un folijskābi.
Pēc slimības izzušanas pacientam jāveic papildu pārbaudes. Homocistinūrija ir mūža slimība, kurai nepieciešama regulāra novērtēšana specializētā ārstēšanas centrā. Cieša uzraudzība ļauj savlaicīgi identificēt vielmaiņas problēmas un ārstēt tās pirms komplikāciju rašanās.














.jpg)