Kurā Mantijas malas sindroms tas ir žaketes malas bojājums. To papildina smadzeņu bojājumi. Tas galvenokārt izraisa kāju kustības un jutīguma traucējumus.
Kas ir mēteļa malas sindroms?

© Design Cells - stock.adobe.com
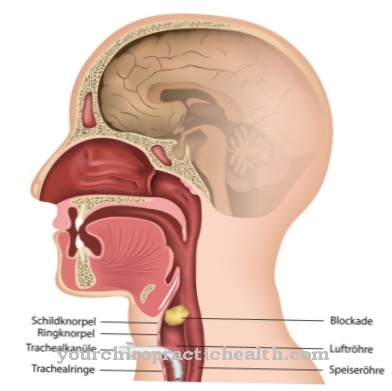
Mantijas malas sindroms ir ļoti reta slimība. Smadzeņu gareniskā plaisa tiek saukta par mantijas malu. Skeleta fissura longitudinalis ir šķeltne, kas sadala smadzenes uz pusēm. Smadzenes sauc par telencefalonu, un divas smadzeņu puses ir labā un kreisā puslode. Mantijas mala atrodas centrā virs smadzenēm no priekšpuses uz aizmuguri.
Tas veido pāreju no smadzeņu ārējās uz iekšējo virsmu. Mantijas malā atrodas cietās meninges jeb dura mater encephali. Tās uzdevums ir sniegt smadzenēm mehānisku atbalstu. Mantijas malas sindroms ir smadzeņu puslodes mantijas malas bojājums. Tas nozīmē, ka tiek traucēta augstākās smadzeņu robežas, neasās malas pārejā no garozas izliektās daļas uz mediālo virsmu puslodē.
Rezultāts galvenokārt ir kustību un jutīguma traucējumi abās kājās. Tas var izraisīt parapātijas un ekstremitāšu paralīzi. Turklāt slimniekiem ir arī urīnizvades traucējumi.Tās ir problēmas ar urīnpūšļa iztukšošanu.
cēloņi
Visbiežākais mantijas malu sindroma cēlonis ir parasagitālā meningioma. Tas ir saistīts ar spastisku kāju parapātiju un nekontrolējamu urīnpūšļa iztukšošanos. Meningioma ir smadzeņu audzējs, kas pacientiem bieži attīstās pieaugušā vecumā. Tas tiek diagnosticēts vairumā gadījumu vecumā no 40 līdz 60 gadiem.
Sievietes tiek skartas ievērojami biežāk nekā vīrieši. Meningiomu raksturo lēna smadzeņu audzēja augšana un tā represīvs izskats. Šī iemesla dēļ sūdzību iemesls bieži tiek atklāts tikai pēc vairākiem mēnešiem vai gadiem. Mantijas malas sindroms ietekmē abas smadzeņu puslodes. Tas noved pie garozas attēlojuma lauku disfunkcijas.
Meningiomas saspiešana garozā noved pie kontralaterālas vai divpusējas kāju parate. Smadzeņu saspiešanai un tādējādi audu bojājumiem var būt arī citi cēloņi. Ārkārtīgi retos gadījumos abu pusložu bojājumus var izraisīt ārēja ietekme. Piemēram, no tā pieder ganību šāvieni galvas vidū.
Priekšmeti, kas nokrīt uz galvas, var arī sabojāt apvalka malu. Spēka lietošana, piemēram, smags trieciens galvas augšdaļai, var izraisīt arī garozas un apvalka malas bojājumus.
Simptomi, kaites un pazīmes
Mantijas malu sindroma simptomi galvenokārt ietver kāju sensora motoru paralīzi un urīnpūšļa traucējumus. Pacients nekontrolējami iztukšojas. Turklāt tiek dokumentēts sākotnējais dorsiflektora vājums. Tiek traucēti pēdu pacelšanas muskuļi šūpošanās fāzē.
Tas ļauj kājai brīvi šūpoties. Tāpat kā kāju parapēti, var tikt ietekmēta viena vai abas pēdas. Dažiem pacientiem rodas Džeksona krampji. Tie ir fokālie epilepsijas lēkmes. Tiek ietekmēti atsevišķi ķermeņa reģioni vai ekstremitātes. Ārkārtējos gadījumos var tikt ietekmēta visa ķermeņa puse.
Mantijas malu sindroma gadījumā var rasties arī taisnās zarnas traucējumi. Analogi urīnpūšļa traucējumiem tiek zaudēta tikai brīvprātīga kontrole pār ārējo sfinkteru. Bruto neiroloģiskais deficīts rodas arī mēteļa malas sindromā. Tos visus var izsekot līdz funkcionāliem traucējumiem skartajos smadzeņu reģionos.
Diagnoze un slimības gaita
Mēteļa malas sindroma diagnoze tiek uzskatīta par ļoti grūtu. To bieži nepamana eksāmenos vai ilgstoši neatzīst un nepietiekami novērtē. Slimība parasti ilgst vairākus gadus. Smadzeņu audzēja lēnā augšana ir viens no iemesliem.
Turklāt bojājumi bieži tiek par zemu novērtēti ārējas ietekmes dēļ un nav pietiekami izpētīti. Slimības gaitā mantijas malas sindroms ir jānošķir no mugurkaula parapleģiskā sindroma. Diagnozi parasti veic, izmantojot attēlveidošanas testu, piemēram, magnētiskās rezonanses attēlveidošanu (MRI). Ir noteikta garozas struktūra un funkcionālā aktivitāte, un ir redzams mantijas malas bojājums.
Komplikācijas
Mēteļa malas sindroms parasti izraisa dažāda veida bojājumus un ierobežojumus, kas galvenokārt rodas pacienta smadzenēs. Šis bojājums turpina izraisīt jutības un paralīzes traucējumus. Pēc tam šī paralīze izraisa kustību ierobežojumus un citus ierobežojumus pacienta ikdienas dzīvē.
Notiek arī epilepsijas lēkmes, kas sliktākajā gadījumā var izraisīt pacienta ievainojumu vai nāvi. Apmatojuma malas sindroms ievērojami ierobežo un samazina skartās personas dzīves kvalitāti. Sūdzības var rasties arī urīnpūšļa iztukšošanas vai defekācijas laikā un tādējādi izraisīt arī psiholoģiskas sūdzības. Tomēr garīgās sūdzības nerodas kažoku malas sindroma dēļ.
Mantijas malas sindroms tiek ārstēts ar ķirurģisku iejaukšanos pacienta smadzenēs. Tā kā šī ir ļoti nopietna procedūra, tā var izraisīt arī dažādas komplikācijas. Audzēju katrā gadījumā nevar pilnībā noņemt. Dažos gadījumos skartie var būt atkarīgi no autiņbiksītēm. Mēteļa malas sindroms neietekmē pacienta dzīves ilgumu. Kustību ierobežojumus var ārstēt arī ar dažādu terapiju palīdzību.
Kad jāiet pie ārsta?
Motoriski traucējumi ir esošo pārkāpumu pazīmes. Tiklīdz ir traucēta pārvietošanās vai rodas paralīzes simptomi, nepieciešama ārsta vizīte. Sāpju, traucētas uztveres vai diskomforta gadījumā ir nepieciešams ārsts. Lai noskaidrotu cēloni, jāveic papildu pārbaudes. Ja muskuļus, kas paceļ pēdas, vairs nevar pārvietot kā parasti, ieteicams konsultēties ar ārstu. Šajās situācijās skartajai personai rodas kājas šūpošanās, un viņa nekontrolē ekstremitātes. Lai uzlabotu veselību, apmeklējiet ārstu, lai ārstēšanu varētu sākt nekavējoties.
Ja papildus sūdzībām par kājām rodas arī neatbilstības, dodoties uz tualeti, šie ir vēl citi simptomi, kas jānoskaidro ārstam. Ja sfinktera muskuli nevar pakļaut brīvprātīgai kontrolei vai ja ir problēmas iztukšot urīnpūsli, jākonsultējas ar ārstu. Ja dienas vai nakts laikā notiek mitrināšana vai defekācija, ieteicams apmeklēt ārstu. Tas attiecas arī uz bērniem, kuri joprojām atrodas augšanas fāzē. Ja jums ir krampju traucējumi, krampji vai slimības sajūta, jums jākonsultējas ar ārstu. Ja ikdienas pienākumu veikšanā ir traucējumi vai ja labklājība ievērojami pazeminās, attiecīgajai personai jākonsultējas ar ārstu un jāmeklē palīdzība.
Ārstēšana un terapija
Mantijas malu sindroma ārstēšana ir individuāla, atkarībā no puslodes bojājuma veida. Ja tiek diagnosticēts smadzeņu audzējs, pacientam tiek veikta operācija. Šeit meningenoma tiek ķirurģiski noņemta. Mantijas malu piegādā smadzeņu priekšējā artērija. Ja šī padeve ir bojāta, tiek mēģināts to atjaunot.
Urīnpūšļa un fekāliju nesaturēšanas gadījumā to mēģina regulēt ar medikamentiem. Kā alternatīvu ieteicams nēsāt autiņbiksītes. Dorsiflexor vājums tiek pavadīts ortopēdiski. Tas samazina paklupšanas vai krišanas risku. Ortozes, piemēram, var sniegt individuālu atbalstu. Tie ir funkcionālie elektriskie stimulatori, kas stimulē pēdas virsmu un muskuļus. Kā alternatīvu var izmantot neiroimplantātu.
Jūs varat atrast savus medikamentus šeit
➔ Zāles urīnpūšļa un urīnceļu veselībaiPerspektīva un prognoze
Lielākajai daļai pacientu mānijas prognoze ir slikta. Ja to neārstē, bieži rodas draudi dzīvībai. Nepārdomāta izturēšanās, paaugstināts negadījumu risks un augsta pašnovērtējuma pakāpe atstāj cietušos nelabvēlīgās situācijās. Bieži rodas konflikti, kas pacientam rada juridiskus un veselības draudus. Maniakālajā laikā veiktās darbības noved pie tā, ka attiecīgā persona kļūst rīcībnespējīga. Tas nozīmē, ka sliktākajā gadījumā ir nepieciešama obligāta ārstēšana un to var sākt.
Simptomi ievērojami uzlabojas terapeitiskajā un medicīniskajā aprūpē. Papildus spēcīgajam eiforiskajam noskaņojumam ir arī ļoti depresīvas enerģijas laiki. Daudzi pacienti ir pakļauti pašnāvības riskam, un tāpēc ļoti iespējams, ka viņi izvēlēsies priekšlaicīgi izbeigt savu dzīvi. Lai atjaunotu veselības stabilitāti, nepieciešama ilgstoša terapija. Ja tas tiek pieņemts un pacients strādā ar šo terapiju, palielinās izredzes atvieglot veselības pārkāpumus.
Optimālos apstākļos ir gadījumi, kad simptomu nav un vispārējā situācija ir ievērojami uzlabojusies. Var notikt patstāvīga dzīve, lai attiecīgajai personai nebūtu nepieciešama turpmāka ikdienas aprūpe. Neskatoties uz to, dzīves laikā jebkurā brīdī var gaidīt esošo sūdzību regresiju.
novēršana
Apmatojuma malas sindroma gadījumā galvenie profilaktiskie pasākumi nav jāveic. Ja iemesls ir smadzeņu audzējs, šai retajai slimībai nav iepriekšējas terapijas vai tādu indikāciju kā piesārņots ģenētiskais materiāls, ko varētu ņemt vērā. Tā kā ārējā ietekme var ietekmēt pusložu bojājumus, šeit var veikt aizsardzības pasākumus.
Profilaktiski aizsardzības pasākumi jo īpaši jāveic darbību laikā vai vietās, kur ir krītoši priekšmeti. Šajos gadījumos galvaskausu var aizsargāt, valkājot ķiveri.
Pēcaprūpe
Tāpat kā ar visām audzēju slimībām, mēteļa malas sindromam pēc ārstēšanas nepieciešama rūpīga uzraudzība. Tā mērķis ir uzlabot dzīves kvalitāti, neskatoties uz slimību, un garantēt to ilgtermiņā. Smadzeņu audzēja gadījumā pēcpārbaudes tiek veiktas vairākas reizes gadā ar dažu mēnešu intervālu.
Ja novirzes netiek atrastas, intervāli starp nākamo pārbaudi palielinās. Tā kā mēteļa malas sindroms ikdienā iet roku rokā ar tik smagiem griezumiem, pēcaprūpes laikā ir jāizstrādā apstākļi, kas piemēroti ikdienas lietošanai, lai uzlabotu situācijas pārvaldību.
Narkotiku ārstēšana arī turpmāk būs būtiska, lai mazinātu visas iespējamās sāpes. Tomēr, ja ārpus kontrolpārbaužu rezultātiem parādās neparasti fiziski trūkumi, par to pēc iespējas ātrāk jāpaziņo ārstējošajam ārstam. Pēc iespējas ātrāk tiks sākta turpmākās ārstēšanas intensifikācija.
To var izdarīt pats
Cilvēkiem, kas cieš no mēteļa malas sindroma, ir maz iespēju pašpalīdzībai. Ja slimība rodas smadzeņu audzēja dēļ, nepieciešama operācija. Ārstēšanas periodā jāievēro ārstu norādījumi par labu atveseļošanos.
Tā kā sindroms ir nopietna slimība, pacientam ir vajadzīgas ne tikai fiziskās rezerves, bet arī pietiekams garīgais spēks, lai rīkotos ar simptomiem. Sabalansēts uzturs, kas bagāts ar vitamīniem, ir vērtīgs, lai atbalstītu imūnsistēmu. Ir pilnībā jāizvairās no piesārņotāju un toksīnu patēriņa.
Īpaši jāizvairās no alkohola vai nikotīna lietošanas. Emocionālo stabilitāti var veicināt, izmantojot dažādas relaksācijas tehnikas. Qi Gong, autogēna apmācība, joga vai meditācija bieži ir pierādījusi savu vērtību. Pacients var patstāvīgi un patstāvīgi izmantot šīs metodes.
Regulāras apmaiņas ar cilvēkiem, kuriem viņi uzticas, vai ar pašpalīdzības grupām, ir izdevīgas daudziem skartajiem. Tiek apspriesta pieredze un sniegti padomi, kā sadzīvot ar šo slimību. Neskatoties uz ierobežotajām iespējām, pacientam ir jāveic brīvā laika pavadīšanas iespējas, lai stiprinātu viņa labsajūtu. Ikdienas dzīve ir jāpārstrukturē tā, lai tā būtu optimāli pielāgota pacienta vajadzībām. Pētījumi liecina, ka pozitīva domāšana un optimistiska attieksme ir noderīga stāvokļa pārvaldībā.

.jpg)

.jpg)







.jpg)