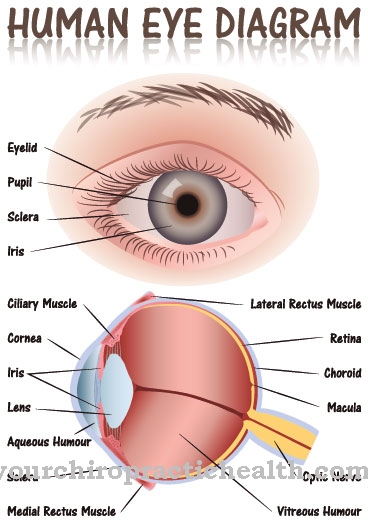
hipertrofiska kardiomiopātija ir iedzimta sirds muskuļa slimība. Medicīna atšķir obstruktīvu un neaizsprostojošu formu. Pacienti, kuriem nav obstrukcijas, bieži ir ilgi vai pat mūža garumā asimptomātiski.
Kas ir hipertrofiska kardiomiopātija?

© HANK GREBE - stock.adobe.com
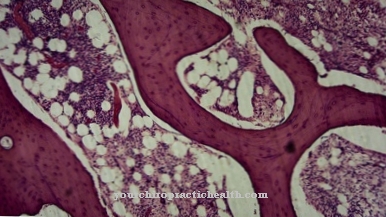
Kardiomiopātiju grupa apkopo sirds muskuļa slimības. Kardiomiopātijas ir saistītas ar sirds mehāniskiem vai elektriskiem funkcionāliem ierobežojumiem. Tomēr tie nav obligāti jāsaista ar patoloģiski izmainītām sirds kambarēm. hipertrofiska kardiomiopātija būs arī hipertrofiska ģimenes kardiomiopātija sauca. Šis nosacījums ir iedzimta sirds muskuļa slimība.
Papildus asimetriskam kreisā kambara sabiezējumam slimībai ir arī sirds kambaru paplašināšanās. Ar izplatību 1: 500 ģimenes hipertrofiska kardiomiopātija ir salīdzinoši izplatīta sirds slimība. Mantojums notiek autosomāli dominējošā mantojuma veidā. Izšķir divas sirds slimības formas: hipertrofisku kardiomiopātiju ar dinamisku obstrukciju un formu bez dinamiskas obstrukcijas.
Saskaņā ar Pasaules Veselības organizācijas (PVO) klasifikāciju ģenētiski noteiktām primārajām kardiomiopātijām var piešķirt visas ģimenes hipertrofiskas kardiomiopātijas. Slimību aprakstīja Liouville un Hallopeau 19. gadsimta vidū. Kopš 20. gadsimtā to aprakstīja Broks, tas ir atzīts par klīnisku entītiju.
cēloņi
Hipertrofiskas kardiomiopātijas izraisa ģenētiskais grims. Ir zināmi vairāk nekā 200 ģenētiski defekti desmit dažādos gēnos. Izraisošie gēni kodē sirds sarkomerā esošos proteīnus. Vairāk nekā 50 procentos gadījumu ģenētiskais defekts slēpjas tā saucamās beta-miozīna smagās ķēdes struktūrā. Iegūtās strukturālās izmaiņas β-miozīnā un α-tropomiozīnā rodas no daudzām sarkantēzes olbaltumvielu punktu mutācijām, piemēram, miozīnu saistošajam proteīnam C vai troponīnam T.
Tādēļ ir arī hipertrofiska kardiomiopātija Sarkorera slimība sauca. Liela daļa punktu mutāciju ietekmē gēna lokusu MYH7 14. hromosomā. Tādējādi sarkomerā attīstās hipertrofētu sirds muskuļa šūnu sazarošanās traucējumi. Papildu sānu sazarojuma dēļ trūkst paralēlā izvietojuma. Starpnozaru tiek pārveidoti ar saistaudiem. Fenotipiskā ekspresija ir mazāk atkarīga no individuālās mutācijas, nekā to nosaka vides faktori un modificējošie gēni. Līdz 13 gadu vecumam slimība lielākoties klusē.
Simptomi, kaites un pazīmes
Ceturtā daļa pacientu cieš no sirds muskuļa sabiezēšanas kreisajā kambara, kas atrodas aizplūšanas traktā. Tas rada šķēršļus fiziskās slodzes laikā, kā arī miera stāvoklī. Tā rezultātā rodas aortas stenoze ar lielu spiediena slodzi kreisajā kambara. Apmēram desmit procentiem pacientu obstrukcija ir koventrikulāra. Muskuļu sabiezēšana izraisa arī muskuļu stīvumu. Sirds kambaris relaksācijas fāzē piepilda tikai ierobežotā daudzumā, un asinis atjaunojas plaušu vēnās, izraisot elpas trūkumu.
Šī parādība ir pazīstama kā diastoliskā sirds mazspēja. Muskuļu stīvums slimības gaitā palielinās piespiedu sūknēšanas spēka dēļ. Sašaurinātā izplūdes ceļa zonā tiek izveidota sūkšana, ko sauc arī par Venturi efektu. Mitrālas regurgitācijas izpratnē bieži rodas noplūdes. Fiziskās slodzes laikā rodas sirds aritmijas, kas var izraisīt īsu samaņas zudumu vai pat pēkšņu sirds nāvi. Daudzu jaunu pieaugušo pēkšņu nāves gadījumu iemesls ir hipertrofiska kardiomiopātija. Neobjektīvās formas pacienti bieži ir asimptomātiski. Ja ir simptomi, tie ir nespecifiski simptomi, piemēram, elpas trūkums, reibonis vai stenokardija.
Diagnoze un slimības gaita
Diagnozējot hipertrofisku kardiomiopātiju, ir jāizslēdz reaktīva sirds muskuļa hipertrofija fiziskās slodzes (sportista sirds) vai paaugstināta asinsspiediena dēļ. Diferenciāldiagnozē jāņem vērā arī aortas vārsta slimības. Pacienta fiziskās apskates laikā parādās sistoliskais, kas palielinās slodzes dēļ. Šo simptomu var novērot Valsalva manevra kontekstā.
Ideālā gadījumā EKG sniedz kreisā kambara hipertrofijas pierādījumus, parādot Q viļņus un repolarizācijas traucējumus. Ehokardiogrāfija papildus starpsienas hipertrofijai parāda mitrālā vārstuļa bukleta maiņu, kas sašaurina aizplūšanas traktu. Mēra atpūtas gradientu spiediena lēciena nozīmē starp kreiso kambara un galveno artēriju. Magnētiskās rezonanses tomogrāfija parāda netipiskas izplatības formas un var parādīties plankumainas rētas miokardā.
Turklāt var parādīt plūsmas paātrinājumu un, iespējams, norādes par iepriekšējām starpsienas embolizācijām. Sirds katetrizācijas eksāmenā mēra spiedienu sirdī, lai noteiktu, vai sirds ir stīva. Molekulārā ģenētiskā pārbaude apstiprina diagnozi. Daudziem asimptomātiskiem pacientiem ir diezgan zems traucējumu līmenis, tāpēc laba prognoze. Veidlapas ar kreisā kambara aizplūšanas trakta obstrukciju bieži attīstās par sirds mazspēju, un tāpēc tām ir sliktāka prognoze.
Komplikācijas
Hipertrofiskas kardiomiopātijas komplikācijas rodas no iespējamiem simptomiem un sekām. Piemēram, sirds aritmijas var būt bīstamas. Šajā gadījumā ir nepieciešams lietot medikamentus neregulāras sirdsdarbības ārstēšanai. Turklāt pēkšņas sirds nāves, nāves no sirds mazspējas un insulta risks ir salīdzinoši augsts, kas hipertrofisko kardiomiopātiju padara par vissarežģītāko un nopietnāko visu kardiomiopātiju veidu.
Pēkšņa sirds nāve notiek vienā procentā gadījumu, un tā, visticamāk, ietekmē jaunākus pacientus. Simptomi parasti ir viegli, apgrūtinot hipertrofiskas kardiomiopātijas diagnosticēšanu. Var arī novērot, ka lielāks risks ir ģimenes locekļiem, kuriem ir tāda pati slimība. Sirds mazspēja, biežākā komplikācija, vecākiem cilvēkiem ir lielāka loma.
Tā kā kreisās aizplūšanas kanāli tiek arvien vairāk pakļauti stresam, slimības gaitā tie var sašaurināties. Tas var sastingt sirds muskuli. Stingra kambara rezultātā rodas priekškambaru mirdzēšana, kas ietekmē 25 procentus pacientu. Endokardīts, sirds iekšējās oderes iekaisums, kas izplatās uz sirds vārstiem, var rasties arī kā sekundāra slimība.
Kopumā hipertrofiska kardiomiopātija ir neārstējama slimība, kas vairumā gadījumu norit bez komplikācijām un tai ir labas ārstēšanas iespējas. Dzīves ilgums netiek ietekmēts, tas ir tikai smagas slimības gadījumā.
Kad jāiet pie ārsta?
Visas sirds ritma novirzes jāpārbauda ārstam. Ja ķermeņa augšdaļā ir spiediena sajūta, rodas iekšējs smagums vai ir elpošanas problēmas, nepieciešams ārsts. Elpošanas traucējumi, elpas trūkums vai elpošanas traucējumi nekavējoties jānoskaidro ārstam. Pastāv organisma nepietiekama piedāvājuma draudi, kas var izraisīt vairāku orgānu mazspēju. Tā kā hipertrofiska kardiomiopātija bez medicīniskas ārstēšanas var izraisīt pēkšņu sirds nāvi, ieteicams apmeklēt ārstu, tiklīdz rodas pirmās neregulāras sirdsdarbības.
Ja rodas sirdsklauves, paaugstināts asinsspiediens, miega traucējumi vai iekšējs nemiers, jums jākonsultējas ar ārstu. Sāpes krūtīs, samazinātas veiktspējas vai ātra izsīkuma gadījumā jāuzsāk izmeklēšana, lai noskaidrotu cēloni. Ja rodas apziņas traucējumi vai rodas bezsamaņa, attiecīgajai personai nepieciešams neatliekamās palīdzības ārsts. Jābrīdina glābšanas dienests un jāuzsāk pirmās palīdzības pasākumi. Reibonis, nestabila gaita vai traucēta uzmanība ir ieteicama pārbaudes vizīte pie ārsta. Jāpārbauda un jāārstē vispārēja slimības sajūta vai pastāvīgs savārgums. Ja simptomi palielinās, vizīte pie ārsta ir būtiska. Ja fiziskos pārkāpumus pavada emocionālas problēmas, nepieciešams ārsts.
Ārsti un terapeiti jūsu reģionā
Ārstēšana un terapija
Kaut arī hipertrofiska kardiomiopātija vēl nav izārstējama, tagad to var ārstēt simptomātiski. Jo agrāk tiek veikta diagnoze, jo labāka ir prognoze. Kā konservatīvi ārstēšanas pasākumi ir pieejami tādi medikamenti kā beta blokatori, kas samazina kreisā sirds kambara darbību. Antiaritmiski līdzekļi samazina sirds aritmijas.
Pacientiem ieteicams izvairīties no sporta sacensībām un sporta ar pēkšņu maksimālu stresu. Kā intervences līdzekli var izmantot starpsienas hipertrofijas ārstēšanu ar katetru. Šo ārstēšanu veic ar starpsienas hipertrofijas transkoronāru ablāciju vai perkutānu transluminālu starpsienas miokarda ablāciju. Priekšējais starpribu rams tiek aizvērts ar balonu caur sirds katetru. Kad slīpums izplūdes traktā samazinās, tīru spirtu izšļāc caur balonu un aizsprostojuma vietā izraisa aprakstītu infarktu.
Tas samazina aizsprostojumu. Vēl viena iespējama ārstēšanas metode ir starpsienas hipertrofijas endokardiāla radiofrekvences ablācija. Sirds ar katetru vadīta radiofrekvences ablācija ārstē sirds aritmijas. Elektriskā enerģija tiek piegādāta caur sirds katetru šķēršļu rajonā starpsienas labā kambara aizsprostojumam. Rētas samazina gradientu kreisā kambara izplūdes traktā. Invazīva ārstēšanas iespēja ir transaortiska subvalvulāra mektomija.
Šī sirds operācija noņem muskuļaudus no kreisā kambara izplūdes trakta caur aortas vārstu. Atbalsta pasākumi ir pieejami arī pacientiem ar hipertrofisku kardiomiopātiju. Piemēram, defibrillatoru var implantēt pret sirds aritmijām.
novēršana
Hipertrofisku kardiomiopātiju nevar novērst, jo slimībai ir ģenētisks cēlonis.
Pēcaprūpe
Hipertrofiskas kardiomiopātijas sekojošās iespējas galvenokārt koncentrējas uz regulārām pārbaudēm, lai pārliecinātos, ka asinsspiediens ir pareizi noregulēts. Atkarībā no simptomiem ārsts var izvērst šo diagnozi vai saīsināt intervālus starp izmeklējumu iecelšanu. Dažos gadījumos pacientiem ir pieejami ārsti speciālisti, kuri piedāvā atbilstošu konsultāciju laiku.
Ilgstošai novērošanai jābūt stabilai, un ārstējošais ārsts ir atbildīgs par tās uzraudzību. Lai izvairītos no pasliktināšanās, var būt nepieciešams pielāgot zāles. Tomēr iedzimtiem pacientiem ar palielinātu kreiso kambaru palielinās pēkšņas sirds nāves risks.
Ietekmētajiem jāizvairās no pārmērīgas fiziskas slodzes, kā arī jābūt uzmanīgiem vingrinājumu laikā. Pārslogojot sevi, risks palielinās par lēcieniem. Ja fiziska slodze nav neizbēgama, pacientiem nevajadzētu pēkšņi apstāties, bet ļaut tai pakāpeniski izzust. Parastās ikdienas aktivitātes principā nav problēma un nerada sūdzības.
Skartiem cilvēkiem nav jādara bez peldēšanas, ceļošanas un vieglām aktivitātēm. Ja nepieciešama cita ķirurģiska vai zobārstniecības iejaukšanās, atbildīgajam ārstam jāveic nepieciešamie piesardzības pasākumi, lai aizsargātu pacientu un samazinātu risku.
To var izdarīt pats
Ikdienā galvenais ir izvairīties no situācijām, kas rada fizisku stresu. Atkarībā no skarto personu parastās fiziskās izturības tas var ietvert intensīvas sportiskas aktivitātes un konkurences situācijas, piemēram, futbola spēli vai augstākās klases sporta spēlēšanu. Jāizvairās arī no smaga fiziskā darba. Tas jo īpaši attiecas uz gadījumiem, kad tie ir saistīti ar spēcīgu presēšanu un stumšanu.
Tomēr, ja rodas fiziski saspringta situācija, labāk to nevis pēkšņi pārtraukt, bet drīzāk ļaut tai lēnām izbeigties. Lielākā daļa ikdienas aktivitāšu, kā arī ceļošana vai peldēšana, ir pilnīgi iespējamas tiem, kam citādi nav simptomu. Seksuālās aktivitātes normālā situācijā nav problemātiskas ar parasto ikdienas stresu.
Lai novērstu turpmāku sirds slimību attīstību, skartajiem vajadzētu atturēties no smēķēšanas. Ieteicams arī ēst diētu, kas bagāta ar dārzeņiem un augļiem, kā arī ēst tikai nelielu daudzumu holesterīnu saturošu pārtikas produktu ar dzīvnieku taukiem un gaļu. Jāsamazina arī visi stresa faktori. Ietekmētās personas var atrast palīdzību arī pašpalīdzības grupās un interneta forumos.




.jpg)






.jpg)